Úlcera bucal - Mouth ulcer
| Úlcera bucal | |
|---|---|
| Otros nombres | Úlcera oral, úlcera mucosa |
 | |
| Una úlcera bucal (en este caso asociada con estomatitis aftosa ) en la mucosa labial (revestimiento del labio inferior) | |
| Especialidad | Medicina Oral |
Una úlcera bucal ( afta ) es una úlcera que se presenta en la membrana mucosa de la cavidad oral . Las úlceras bucales son muy comunes, ocurren en asociación con muchas enfermedades y por muchos mecanismos diferentes, pero generalmente no hay una causa subyacente grave. En raras ocasiones, una úlcera bucal que no cicatriza puede ser un signo de cáncer oral . Estas úlceras pueden formarse individualmente o pueden aparecer múltiples úlceras a la vez (es decir, una "cosecha" de úlceras). Una vez formada, una úlcera puede mantenerse por inflamación y / o infección secundaria.
Las dos causas más comunes de ulceración bucal son los traumatismos locales (p. Ej., Frotarse con un borde afilado en un empaste roto o aparatos ortopédicos, morderse el labio, etc.) y la estomatitis aftosa ("úlceras bucales"), una afección caracterizada por la formación recurrente de úlceras bucales. úlceras por razones en gran parte desconocidas. Las úlceras bucales a menudo causan dolor e incomodidad y pueden alterar la elección de alimentos de la persona mientras se produce la curación (por ejemplo, evitando alimentos y bebidas ácidos, azucarados, salados o picantes).
Definición
Una úlcera ( / ʌ l s ər / ; de América ulcus "úlcera, dolor",) es una rotura en la piel o membrana mucosa con pérdida de tejido de la superficie y la desintegración y necrosis de tejido epitelial . Una úlcera de la mucosa es una úlcera que se produce específicamente en una membrana mucosa.
Una úlcera es un defecto tisular que ha penetrado en el borde del tejido conjuntivo- epitelial , con su base a un nivel profundo en la submucosa , o incluso dentro del músculo o periostio . Una úlcera es una ruptura más profunda del epitelio en comparación con una erosión o excoriación, e implica daño tanto al epitelio como a la lámina propia .
Una erosión es una ruptura superficial del epitelio, con poco daño a la lámina propia subyacente . Una erosión de la mucosa es una erosión que ocurre específicamente en una membrana mucosa. Solo se pierden las células epiteliales superficiales de la epidermis o de la mucosa y la lesión puede alcanzar la profundidad de la membrana basal . Las erosiones cicatrizan sin formación de cicatrices.
La excoriación es un término que a veces se usa para describir una ruptura del epitelio que es más profunda que una erosión pero menos profunda que una úlcera. Este tipo de lesión es tangencial a las clavijas de rete y muestra sangrado puntiforme (pequeñas manchas en forma de cabeza de alfiler), causado porasas capilares expuestas.
Diagnóstico diferencial
Debido a diversos factores (saliva, relativa delgadez de la oromucosa, traumatismo de los dientes, masticación, etc.), las vesículas y ampollas que se forman en las membranas mucosas de la cavidad bucal tienden a ser frágiles y a descomponerse rápidamente para dejar úlceras.
La estomatitis aftosa y los traumatismos locales son causas muy frecuentes de ulceración oral; las muchas otras causas posibles son todas raras en comparación.
Ulceración traumática

La mayoría de las úlceras bucales que no están asociadas con la estomatitis aftosa recurrente son causadas por un traumatismo local. El revestimiento de la membrana mucosa de la boca es más delgado que la piel y se daña fácilmente por medios mecánicos, térmicos (calor / frío), químicos o eléctricos, o por irradiación.
Mecánico

Las causas comunes de ulceración oral incluyen roce en los bordes afilados de los dientes, empastes, coronas, dientes postizos (dentaduras), o los apoyos ( aparatos de ortodoncia ), o accidental morder causada por la falta de conciencia de los estímulos dolorosos en la boca (por ejemplo, a raíz de locales anestésico utilizado durante el tratamiento dental, del que la persona se da cuenta a medida que desaparece el efecto de la anestesia).
Comer alimentos duros (por ejemplo, papas fritas) puede dañar el revestimiento de la boca. Algunas personas se causan daños en el interior de la boca, ya sea a través de un hábito distraído o como un tipo de autolesión deliberada ( ulceración facticia ). Los ejemplos incluyen morderse la mejilla, la lengua o los labios, o frotarse una uña, un bolígrafo o un palillo dentro de la boca. El desgarro (y ulceración posterior) del frenillo labial superior puede ser un signo de abuso infantil (lesión no accidental).
La ulceración iatrogénica también puede ocurrir durante el tratamiento dental, donde son comunes las abrasiones incidentales de los tejidos blandos de la boca. Algunos dentistas aplican una capa protectora de vaselina en los labios antes de realizar un trabajo dental para minimizar esto.
El frenillo lingual también es vulnerable a la ulceración por fricción repetida durante la actividad sexual oral (" lengua cunnilingus "). En raras ocasiones, los bebés pueden ulcerar la lengua o el labio inferior con los dientes, lo que se denomina enfermedad de Riga-Fede .
Quemaduras térmicas y eléctricas
Las quemaduras térmicas generalmente son el resultado de colocar alimentos o bebidas calientes en la boca. Esto puede ocurrir en quienes comen o beben antes de que desaparezca el efecto de la anestesia local. La sensación de dolor normal está ausente y puede producirse una quemadura. Los hornos de microondas a veces producen alimentos que están fríos por fuera y muy calientes por dentro, y esto ha llevado a un aumento en la frecuencia de quemaduras térmicas intraorales. Las quemaduras térmicas por alimentos suelen aparecer en el paladar o en la mucosa bucal posterior y aparecen como zonas de eritema y ulceración con epitelio necrótico periférico. Las quemaduras eléctricas afectan con mayor frecuencia la comisura oral (comisura de la boca). Las lesiones suelen ser inicialmente indoloras, carbonizadas y amarillas con poco sangrado. Luego se desarrolla hinchazón y al cuarto día después de la quemadura, el área se vuelve necrótica y el epitelio se desprende.
Las quemaduras eléctricas en la boca generalmente son causadas por masticar cables eléctricos energizados (un acto que es relativamente común entre los niños pequeños). La saliva actúa como un medio conductor y un arco eléctrico fluye entre la fuente eléctrica y los tejidos, provocando un calor extremo y una posible destrucción de los tejidos.
Lesión química
Los productos químicos cáusticos pueden causar ulceración de la mucosa oral si tienen una concentración lo suficientemente fuerte y están en contacto durante un período de tiempo suficiente. La retención de la medicación en la boca en lugar de tragarla ocurre principalmente en los niños, los que están bajo atención psiquiátrica o simplemente por falta de comprensión. Sostener una tableta de aspirina junto a un diente dolorido en un intento por aliviar la pulpitis (dolor de muelas) es común y conduce a la necrosis epitelial. Las tabletas masticables de aspirina deben tragarse y el residuo se debe eliminar rápidamente de la boca.
Otros medicamentos cáusticos incluyen eugenol y clorpromazina . El peróxido de hidrógeno , que se usa para tratar la enfermedad de las encías, también puede causar necrosis epitelial en concentraciones de 1 a 3%. El nitrato de plata , que a veces se utiliza para aliviar el dolor de la ulceración aftosa, actúa como un cauterizador químico y destruye las terminaciones nerviosas, pero aumenta el daño de la mucosa. El fenol se usa durante el tratamiento dental como agente esterilizante de cavidades y material cauterizante, y también está presente en algunos agentes de venta libre destinados a tratar ulceraciones aftosas. Se ha informado que se produce necrosis de las mucosas con concentraciones del 0,5%. Otros materiales utilizados en endodoncia también son cáusticos, lo que es parte de la razón por la que ahora se recomienda el uso de un dique de goma .
Irradiación
Como resultado de la radioterapia en la boca, puede desarrollarse estomatitis inducida por radiación , que puede estar asociada con erosiones y ulceraciones de la mucosa. Si se irradian las glándulas salivales, también puede haber xerostomía (sequedad de boca), lo que hace que la mucosa oral sea más vulnerable al daño por fricción a medida que se pierde la función lubricante de la saliva, y atrofia de la mucosa (adelgazamiento), lo que hace más una ruptura del epitelio. probable. La radiación a los huesos de las mandíbulas daña los osteocitos y altera el suministro de sangre. Los tejidos duros afectados se vuelven hipovasculares (número reducido de vasos sanguíneos), hipocelulares (número reducido de células) e hipóxicos (niveles bajos de oxígeno). Osteorradionecrosis es el término para cuando tal área de hueso irradiado no se cura de este daño. Esto generalmente ocurre en la mandíbula y causa dolor crónico y ulceración superficial, lo que a veces da como resultado que el hueso que no cicatriza quede expuesto a través de un defecto de tejido blando. La prevención de la osteradionecrosis es parte de la razón por la cual todos los dientes de pronóstico cuestionable se extraen antes del inicio de un curso de radioterapia.
Estomatitis aftosa
La estomatitis aftosa (también denominada estomatitis aftosa recurrente, EAR y comúnmente llamada "úlceras bucales") es una causa muy común de ulceración oral. Entre el 10 y el 25% de la población general padece esta afección no contagiosa. Existen tres tipos de estomatitis aftosa según su apariencia, a saber, ulceración aftosa menor, mayor y mayor herpetiforme. La ulceración aftosa menor es el tipo más común y se presenta con 1 a 6 úlceras pequeñas (de 2 a 4 mm de diámetro), redondas / ovaladas de color gris amarillento y un "halo" eritematoso (rojo). Estas úlceras sanan sin dejar cicatrices permanentes en aproximadamente 7 a 10 días. Las úlceras reaparecen a intervalos de aproximadamente uno a cuatro meses. La ulceración aftosa mayor es menos común que el tipo menor, pero produce lesiones y síntomas más graves. La ulceración aftosa mayor se presenta con úlceras más grandes (> 1 cm de diámetro) que tardan mucho más en sanar (10 a 40 días) y pueden dejar cicatrices. Los subtipos menor y mayor de estomatitis aftosa suelen producir lesiones en la mucosa oral no queratinizada (es decir, el interior de las mejillas, los labios, debajo de la lengua y el piso de la boca ), pero con menos frecuencia pueden aparecer úlceras aftosas importantes en otras partes de la región. la boca sobre superficies mucosas queratinizadas. El tipo menos común es la ulceración herpetiforme, llamada así porque la afección se asemeja a la gingivoestomatitis herpética primaria . Las úlceras herpetiformes comienzan como pequeñas ampollas (vesículas) que se descomponen en úlceras de 2-3 mm de tamaño. Las úlceras herpetiformes aparecen en "cultivos" a veces cientos en número, que pueden unirse para formar áreas más grandes de ulceración. Este subtipo puede causar dolor extremo, cura con cicatrices y puede reaparecer con frecuencia.
Se desconoce la causa exacta de la estomatitis aftosa, pero puede haber una predisposición genética en algunas personas. Otras posibles causas incluyen deficiencia hematínica ( ácido fólico , vitamina B , hierro ), dejar de fumar, estrés , menstruación , trauma, alergias alimentarias o hipersensibilidad al lauril sulfato de sodio (que se encuentra en muchas marcas de pasta de dientes ). La estomatitis aftosa no presenta signos o síntomas clínicamente detectables fuera de la boca, pero la ulceración recurrente puede causar muchas molestias a quienes la padecen. El tratamiento tiene como objetivo reducir el dolor y la hinchazón y acelerar la curación, y puede incluir esteroides sistémicos o tópicos , analgésicos (analgésicos), antisépticos , antiinflamatorios o pastas de barrera para proteger las áreas en carne viva.
Infección
| Agente | Ejemplo (s) |
| Viral | varicela , fiebre aftosa , herpangina , estomatitis herpética , virus de inmunodeficiencia humana , mononucleosis infecciosa |
| Bacteriano | gingivitis ulcerosa necrosante aguda , sífilis , tuberculosis |
| Hongos | blastomicosis , criptococosis , histoplasmosis , paracoccidioidomicosis |
| Parásito | leishmaniasis |
Muchas infecciones pueden causar ulceración oral (ver tabla). Los más comunes son el virus del herpes simple ( herpes labial , gingivoestomatitis herpética primaria ), varicela zoster ( varicela , herpes zóster ) y el virus coxsackie A ( enfermedad de manos, pies y boca ). El virus de la inmunodeficiencia humana (VIH) crea inmunodeficiencias que permiten la proliferación de infecciones oportunistas o neoplasias. Los procesos bacterianos que conducen a la ulceración pueden ser causados por Mycobacterium tuberculosis ( tuberculosis ) y Treponema pallidum ( sífilis ).
La actividad oportunista por combinaciones de flora bacteriana normal, como estreptococos aeróbicos, Neisseria , Actinomyces , espiroquetas y especies de Bacteroides puede prolongar el proceso ulcerativo. Las causas fúngicas incluyen Coccidioides immitis ( fiebre del valle ), Cryptococcus neoformans ( criptococosis ) y Blastomyces dermatitidis (" Blastomicosis de América del Norte "). A veces se sabe que Entamoeba histolytica , un protozoo parásito , causa úlceras en la boca a través de la formación de quistes . La úlcera mucocutánea positiva para el virus de Epstein-Barr es una forma rara de las enfermedades linfoproliferativas asociadas al virus de Epstein-Barr en las que las células B infectadas por el virus de Epstein-Barr (es decir, VEB) infiltradas causan úlceras solitarias y bien circunscritas en las membranas mucosas y la piel. .
Inducido por drogas
Muchos medicamentos pueden causar úlceras en la boca como efecto secundario. Ejemplos comunes son alendronato (un bisfosfonato , comúnmente recetado para la osteoporosis ), fármacos citotóxicos (p. Ej. , Metotrexato , es decir, quimioterapia ), fármacos antiinflamatorios no esteroideos , nicorandil (se puede recetar para la angina de pecho ) y propiltiouracilo (p. Ej., Utilizado para el hipertiroidismo ). Algunas drogas recreativas pueden causar ulceración, por ejemplo, la cocaína .
Malignidad
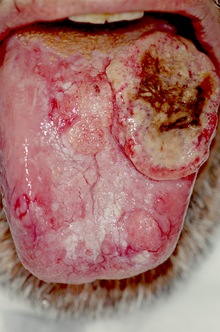
En raras ocasiones, una úlcera bucal persistente que no cicatriza puede ser una lesión cancerosa . Las neoplasias malignas en la boca suelen ser carcinomas , pero también pueden ser posibles linfomas , sarcomas y otros. O el tumor surge en la boca o puede crecer hasta afectar la boca, por ejemplo, desde el seno maxilar , las glándulas salivales , la cavidad nasal o la piel peri-oral. El tipo más común de cáncer oral es el carcinoma de células escamosas . Los principales factores de riesgo son el tabaquismo y el consumo de alcohol a largo plazo (especialmente cuando se combinan) y el consumo de betel .
Los sitios comunes de cáncer oral son el labio inferior, el piso de la boca y los lados, la parte inferior de la lengua y la cresta alveolar mandibular, pero es posible tener un tumor en cualquier parte de la boca. Las apariencias varían mucho, pero una úlcera maligna típica sería una lesión persistente y expansiva que es totalmente roja ( eritroplasia ) o con manchas rojas y blancas (eritroleucoplasia). Las lesiones malignas también suelen sentirse induradas (endurecidas) y adheridas a estructuras adyacentes, con márgenes "enrollados" o una apariencia perforada y sangran fácilmente con una manipulación suave. Si alguien tiene una úlcera bucal inexplicable que persiste durante más de 3 semanas, esto puede indicar la necesidad de una derivación del GDP o del médico de cabecera al hospital para excluir el cáncer oral.
Enfermedades vesiculobullosas
Algunas de las infecciones virales mencionadas anteriormente también se clasifican como enfermedades vesiculobullosas . Otro ejemplo enfermedades vesículo incluyen pénfigo vulgar , la membrana mucosa penfigoide , penfigoide ampolloso , dermatitis herpetiforme , lineal enfermedad IgA , y epidermolisis bullosa .
Alergia
En raras ocasiones, las reacciones alérgicas de la boca y los labios pueden manifestarse como erosiones; sin embargo, estas reacciones no suelen producir una ulceración manifiesta. Un ejemplo de un alérgeno común es Balsam of Peru . Si las personas alérgicas a esta sustancia tienen exposición oral, pueden experimentar estomatitis y queilitis (inflamación, erupción o erosión dolorosa de los labios, la mucosa orofaríngea o los ángulos de la boca). El bálsamo del Perú se utiliza en alimentos y bebidas para aromatizar, en perfumes y artículos de tocador para fragancias, y en medicamentos y artículos farmacéuticos por sus propiedades curativas.
Otras causas
Una amplia gama de otras enfermedades pueden causar úlceras bucales. Las causas hematológicas incluyen anemia , deficiencias hematínicas , neutropenia , síndrome hipereosinofílico , leucemia , síndromes mielodisplásicos , otras discrasias de glóbulos blancos y gammapatías . Las causas gastrointestinales incluyen enfermedad celíaca , enfermedad de Crohn ( granulomatosis orofacial ) y colitis ulcerosa . Las causas dermatológicas incluyen estomatitis ulcerosa crónica , eritema multiforme (síndrome de Stevens-Johnson), angina bullosa hemorrágica y liquen plano . Otros ejemplos de enfermedad sistémica capaz de causar úlceras bucales incluyen lupus eritematoso , síndrome de Sweet , artritis reactiva , síndrome de Behçet , granulomatosis con poliangeítis , periarteritis nodosa , arteritis de células gigantes , diabetes , glucagonoma , sarcoidosis y fiebre periódica, estomatitis aftosa, faringitis y adenitis .
Las condiciones de úlcera eosinofílica y sialometaplasia necrotizante pueden presentarse como ulceración oral.
La macroglosia , una lengua anormalmente grande, puede asociarse con ulceración si la lengua sobresale constantemente de la boca. La arteria persistente de calibre describe una anomalía vascular común en la que una rama arterial principal se extiende hacia los tejidos submucosos superficiales sin una reducción del diámetro. Esto ocurre comúnmente en personas mayores en el labio y puede estar asociado con ulceración.
Fisiopatología
La patogenia exacta depende de la causa. Las úlceras y erosiones pueden ser el resultado de un espectro de condiciones que incluyen aquellas que causan daño epitelial autoinmune, daño debido a un defecto inmunológico (p. Ej., VIH, leucemia , infecciones, p. Ej. Virus del herpes ) o trastornos nutricionales (p. Ej., Deficiencias de vitaminas). Los mecanismos simples que predisponen la boca a traumatismos y ulceraciones son la xerostomía (boca seca, ya que la saliva generalmente lubrica la membrana mucosa y controla los niveles bacterianos) y la atrofia epitelial (adelgazamiento, por ejemplo, después de la radioterapia ), lo que hace que el revestimiento sea más frágil y se rompa fácilmente. La estomatitis es un término general que significa inflamación dentro de la boca y, a menudo, puede asociarse con ulceración.
Patológicamente, la boca representa una transición entre el tracto gastrointestinal y la piel, lo que significa que muchas afecciones gastrointestinales y cutáneas pueden afectar la boca. Algunas afecciones generalmente asociadas con todo el tracto gastrointestinal pueden presentarse solo en la boca, por ejemplo, granulomatosis orofacial / enfermedad de Crohn oral .
De manera similar, las afecciones cutáneas (de la piel) también pueden afectar la boca y, a veces, solo la boca, sin afectar la piel. Las diferentes condiciones ambientales (saliva, mucosa más fina, traumatismos de los dientes y la comida), hacen que algunos trastornos cutáneos que producen lesiones características en la piel produzcan únicamente lesiones inespecíficas en la boca. Las vesículas y ampollas de los trastornos mucocutáneos con ampollas progresan rápidamente a ulceración en la boca, debido a la humedad y el trauma de los alimentos y los dientes. La alta carga bacteriana en la boca significa que las úlceras pueden infectarse de forma secundaria. Los fármacos citotóxicos administrados durante la quimioterapia se dirigen a las células con cambios rápidos, como las células malignas. Sin embargo, el epitelio de la boca también tiene una alta tasa de recambio y hace que la ulceración oral ( mucositis ) sea un efecto secundario común de la quimioterapia.
Las erosiones, que afectan a la capa epitelial, tienen un aspecto rojo, ya que se ve a través de la lámina propia subyacente. Cuando se penetra todo el espesor del epitelio (ulceración), la lesión se cubre con un exudado fibrinoso y adquiere un color gris amarillento. Debido a que una úlcera es una ruptura del revestimiento normal, cuando se ve en sección transversal, la lesión es un cráter. Puede estar presente un "halo", que es un enrojecimiento de la mucosa circundante y es causado por inflamación. También puede haber edema (hinchazón) alrededor de la úlcera. El traumatismo crónico puede producir una úlcera con un margen queratósico (mucosa blanca engrosada). Las lesiones malignas pueden ulcerarse porque el tumor infiltra la mucosa de los tejidos adyacentes o porque la lesión se origina dentro de la mucosa misma, y el crecimiento desorganizado conduce a una ruptura en la arquitectura normal de los tejidos de revestimiento. Los episodios repetidos de úlceras bucales pueden ser indicativos de una inmunodeficiencia , lo que indica niveles bajos de inmunoglobulina en las membranas mucosas orales. La quimioterapia , el VIH y la mononucleosis son causas de inmunodeficiencia / inmunosupresión con las que las úlceras orales pueden convertirse en una manifestación común. La autoinmunidad también es una causa de ulceración oral. El penfigoide de la membrana mucosa , una reacción autoinmune a la membrana basal epitelial , causa descamación / ulceración de la mucosa oral. Numerosas úlceras aftosas podrían ser indicativas de una enfermedad autoinmune inflamatoria llamada enfermedad de Behçet . Posteriormente, esto puede implicar lesiones cutáneas y uveítis en los ojos. La deficiencia de vitamina C puede provocar escorbuto que afecta la cicatrización de heridas, lo que puede contribuir a la formación de úlceras. Para una discusión detallada de la fisiopatología de la estomatitis aftosa, consulte Estomatitis aftosa # Causas .
Enfoque diagnóstico
El diagnóstico de úlceras bucales generalmente consiste en un historial médico seguido de un examen oral, así como el examen de cualquier otra área afectada. Los siguientes detalles pueden ser pertinentes: el tiempo que ha estado presente la lesión, la ubicación, el número de úlceras, el tamaño, el color y si es difícil de tocar, sangra o tiene un borde enrollado. Como regla general, una úlcera bucal que no cicatriza en 2 o 3 semanas debe ser examinada por un profesional de la salud que pueda descartar un cáncer bucal (por ejemplo, un dentista , un médico bucal , un cirujano bucal o un cirujano maxilofacial ). Si ha habido úlceras anteriores que se han curado, esto nuevamente hace que el cáncer sea poco probable.
Una úlcera que se sigue formando en el mismo sitio y luego cicatriza puede ser causada por una superficie afilada cercana, y es probable que las úlceras que cicatrizan y luego reaparecen en diferentes sitios probablemente sean EAR. Es probable que las úlceras malignas sean únicas y, a la inversa, es muy poco probable que las úlceras múltiples sean cáncer oral. El tamaño de las úlceras puede ser útil para distinguir los tipos de EAR, al igual que la ubicación (la EAR menor ocurre principalmente en la mucosa no queratinizante, la EAR mayor ocurre en cualquier parte de la boca o la orofaringe). La induración, el sangrado por contacto y los márgenes enrollados son características de una úlcera maligna. Puede haber un factor causal cercano, por ejemplo, un diente roto con un borde afilado que está traumatizando los tejidos. De lo contrario, se le puede preguntar a la persona sobre problemas en otros lugares, por ejemplo, ulceración de las membranas mucosas genitales, lesiones oculares o problemas digestivos, inflamación de los ganglios del cuello ( linfadenopatía ) o malestar general.
El diagnóstico proviene principalmente de la historia y el examen, pero pueden estar involucradas las siguientes investigaciones especiales: análisis de sangre (deficiencia de vitaminas, anemia, leucemia, virus de Epstein-Barr, infección por VIH, diabetes), hisopos microbiológicos (infección) o análisis de orina (diabetes) . Es posible que se requiera una biopsia (procedimiento menor para extraer una pequeña muestra de la úlcera y observarla al microscopio) con o sin inmunofluorescencia , para descartar cáncer, pero también si se sospecha una enfermedad sistémica. Las úlceras causadas por traumatismos locales son dolorosas al tacto y dolorosas. Suelen tener un borde irregular con márgenes eritematosos y la base es amarilla. A medida que avanza la cicatrización, puede aparecer un halo queratósico (engrosamiento de la mucosa blanca).
Tratamiento
El tratamiento está relacionado con la causa, pero también es sintomático si la causa subyacente se desconoce o no se puede corregir. También es importante tener en cuenta que la mayoría de las úlceras se curarán por completo sin ninguna intervención. El tratamiento puede variar desde simplemente suavizar o eliminar una causa local de trauma, hasta abordar factores subyacentes como la boca seca o sustituir un medicamento problemático. Mantener una buena higiene bucal y el uso de un enjuague bucal o spray antiséptico (por ejemplo, clorhexidina ) puede prevenir una infección secundaria y, por lo tanto, acelerar la curación. Un analgésico tópico (p. Ej. Enjuague bucal de bencidamina ) puede reducir el dolor. Se pueden usar esteroides tópicos (geles, cremas o inhaladores) o sistémicos para reducir la inflamación. Se puede usar un medicamento antimicótico para prevenir el desarrollo de candidiasis oral en aquellos que usan esteroides por períodos prolongados. Las personas con úlceras bucales pueden preferir evitar los alimentos calientes o picantes, que pueden aumentar el dolor. La ulceración autoinfligida puede ser difícil de manejar y algunas personas pueden requerir información psiquiátrica. Para las úlceras recurrentes, se ha demostrado que la vitamina B12 es eficaz.
Epidemiología
La ulceración oral es una razón común por la que las personas buscan asesoramiento médico o dental. Una ruptura de la mucosa oral probablemente afecte a la mayoría de las personas en distintos momentos de su vida. Para una discusión sobre la epidemiología de la estomatitis aftosa, consulte la epidemiología de la estomatitis aftosa .
Referencias
enlaces externos
| Clasificación | |
|---|---|
| Recursos externos |
-
 Materiales de aprendizaje relacionados con la ulceración oral en Wikiversity
Materiales de aprendizaje relacionados con la ulceración oral en Wikiversity - Úlcera bucal en Curlie

