Diabetes en perros - Diabetes in dogs
La diabetes mellitus es una enfermedad en la que las células beta del páncreas endocrino dejan de producir insulina o ya no pueden producirla en cantidad suficiente para las necesidades del cuerpo.
La afección es tratable y no es necesario que acorte la vida útil del animal ni interfiera con su calidad de vida. Si no se trata, la afección puede provocar cataratas, aumento de la debilidad en las piernas (neuropatía), desnutrición , cetoacidosis , deshidratación y muerte. La diabetes afecta principalmente a perros de mediana edad y mayores, pero hay casos juveniles. El paciente típico con diabetes canina es de mediana edad, mujer y con sobrepeso en el momento del diagnóstico.
El número de perros diagnosticados con diabetes mellitus se ha triplicado en treinta años. En las tasas de supervivencia de casi el mismo tiempo, solo el 50% sobrevivió los primeros 60 días después del diagnóstico y fue tratado con éxito en el hogar. Actualmente, los perros diabéticos que reciben tratamiento tienen la misma esperanza de vida que los perros no diabéticos de la misma edad y sexo.
La afección se divide comúnmente en dos tipos, según el origen de la afección: tipo 1 y tipo 2.
La diabetes tipo 1 , a veces llamada "diabetes juvenil", es causada por la destrucción de las células beta del páncreas . La condición también se conoce como diabetes insulinodependiente, lo que significa que las inyecciones de insulina exógena deben reemplazar la insulina que el páncreas ya no es capaz de producir para las necesidades del cuerpo. El tipo 1 es la forma más común de diabetes y afecta aproximadamente al 0,34% de los perros .
La diabetes tipo 2 puede desarrollarse en perros, aunque no es tan prevalente como el tipo 1. Debido a esto, no hay posibilidad de que las células beta pancreáticas dañadas permanentemente puedan reactivarse para generar una remisión, como puede ser posible con algunos casos de diabetes felina . donde el tipo principal de diabetes es el tipo 2.
Otras dos formas menos comunes de diabetes son la diabetes insípida , que es una condición de hormona antidiurética insuficiente o resistencia a ella, y la diabetes gestacional. La diabetes gestacional generalmente ocurre durante el embarazo. Puede ser el resultado de intolerancia a la glucosa durante el período de embarazo. Sin embargo, puede prevenirse mediante el manejo conductual y dietético.
Clasificación y causas
En la actualidad, no existe una clasificación estándar internacional de diabetes en perros. Los términos de uso común son:
- Diabetes por deficiencia de insulina o diabetes primaria, que se refiere a la destrucción de las células beta del páncreas y su incapacidad para producir insulina.
- Diabetes por resistencia a la insulina o diabetes secundaria, que describe la resistencia a la insulina causada por otras afecciones médicas o por medicamentos hormonales.
Si bien se conoce la ocurrencia de la destrucción de las células beta, no todos los procesos detrás de ella. La diabetes primaria canina refleja la diabetes humana tipo 1 en la incapacidad de producir insulina y la necesidad de un reemplazo exógeno de la misma, pero aún no se ha identificado el objetivo de los autoanticuerpos contra la diabetes canina. Los estudios de raza y tratamiento han podido proporcionar alguna evidencia de una conexión genética. Los estudios han proporcionado evidencia de que la diabetes canina tiene una conexión estacional similar a la diabetes tipo 1 humana, y un factor de "estilo de vida", siendo la pancreatitis una causa clara. Esta evidencia sugiere que la enfermedad en los perros tiene algunos factores ambientales y dietéticos involucrados. La obesidad canina causa la diabetes correspondiente en los perros, también conocida como diabetes canina (Hoeing 2014).
La diabetes secundaria puede ser causada por el uso de medicamentos esteroides, las hormonas del estro , la acromegalia (la esterilización puede resolver la diabetes), el embarazo u otras afecciones médicas como la enfermedad de Cushing . En tales casos, puede ser posible tratar el problema médico primario y revertir al animal a un estado no diabético. El regreso al estado no diabético depende de la cantidad de daño que hayan sufrido las células beta productoras de insulina pancreática.
Ocurre en raras ocasiones, pero es posible que un ataque de pancreatitis active la parte endocrina del órgano para que vuelva a ser capaz de producir insulina una vez más en los perros. Es posible que la pancreatitis aguda cause una diabetes temporal o transitoria, probablemente debido al daño a las células beta de la porción endocrina. La resistencia a la insulina que puede seguir a un ataque de pancreatitis puede durar algún tiempo a partir de entonces. La pancreatitis puede dañar el páncreas endocrino hasta el punto en que la diabetes es permanente.
Susceptibilidad genética de ciertas razas.
Esta lista de factores de riesgo para la diabetes canina se tomó del estudio genético de razas que se publicó en 2007. Su categoría de "riesgo neutral" debe interpretarse como evidencia insuficiente de que la raza de perro muestra genéticamente un riesgo alto, moderado o bajo para el enfermedad. Toda la información de riesgo se basa únicamente en factores genéticos descubiertos.
|
Alto riesgo |
Riesgo moderado |
Riesgo neutral |
Riesgo bajo
|
Terapia de genes
En febrero de 2013, los científicos curaron con éxito la diabetes tipo 1 en perros utilizando una terapia génica pionera .
Patogénesis
El cuerpo usa la glucosa para obtener energía. Sin insulina, la glucosa no puede ingresar a las células donde se utilizará para este y otros propósitos anabólicos ("acumulación"), como la síntesis de glucógeno, proteínas y ácidos grasos. La insulina también es un activo preventivo de la degradación o catabolismo del glucógeno y la grasa. La ausencia de suficiente insulina hace que este proceso de degradación se acelere; es el mecanismo detrás de la metabolización de la grasa en lugar de la glucosa y la aparición de cetonas.
Dado que la glucosa que normalmente ingresa a las células no puede hacerlo sin insulina, comienza a acumularse en la sangre, donde puede verse como hiperglucemia o niveles altos de glucosa en sangre. Los túbulos de los riñones normalmente pueden reabsorber glucosa, pero no pueden manejar y procesar la cantidad de glucosa que se les presenta. En este punto, que se llama umbral renal, el exceso de glucosa se derrama en la orina ( glucosuria ), donde se puede observar en las pruebas de glucosa en orina. Es la poliuria , o micción excesiva , la que provoca polidipsia , o consumo excesivo de agua, a través de un proceso osmótico . Aunque existe una sobreabundancia de glucosa, la falta de insulina no permite que ingrese a las células. Como resultado, no pueden recibir alimento de su fuente normal de glucosa. El cuerpo comienza a usar grasa para este propósito, provocando pérdida de peso; el proceso es similar al de la inanición .
Síntomas
Los principales síntomas que se presentan en casi todos los perros con diabetes mellitus son:
- consumo excesivo de agua, consumo excesivo de agua debido a demasiada sed; esta condición a menudo se llama polidipsia.
- micción frecuente y / o excesiva, conocida como poliuria , que a menudo requiere que se deje salir al perro para orinar durante la noche,
- apetito mayor que el promedio, aumento del apetito a niveles anormales, que es mayor que el apetito promedio, una condición conocida como polifagia. ,
- pérdida de peso; Los perros con diabetes también pueden sufrir pérdida de peso severa, debilidad , anorexia y ceguera.
A veces, el primer signo de diabetes que nota el dueño puede ser que su perro se ha quedado ciego (debido a la formación de cataratas en los ojos) o tiene vómitos, anorexia, letargo y debilidad (debido a cetoacidosis). La diabetes mellitus puede ser una amenaza para la salud del perro, ya que puede provocar infecciones del tracto urinario.
Chequeos
Aunque los síntomas de la diabetes mellitus, como micción frecuente, sed, mayor apetito e inactividad son fácilmente visibles, se requiere un control frecuente del perro para detectar la enfermedad. El peso corporal del perro debe determinarse y calcularse una vez cada dos semanas utilizando una báscula. El requerimiento calórico diario del cuerpo del perro y el BCS también debe determinarse utilizando una báscula como parte del control dietético para mantener el peso corporal promedio. La ingesta de proteínas por parte del perro también debe considerarse y controlarse dos veces al mes.
La presión arterial del perro también debe controlarse constante y diariamente para predecir cualquier ocurrencia futura. El nivel de azúcar en sangre también se puede controlar con un glucómetro para verificar el nivel de glucosa en el cuerpo del perro.
Gestión
El diagnóstico y el tratamiento tempranos pueden reducir la incidencia de complicaciones como cataratas y neuropatía . Dado que los perros son insulinodependientes, los medicamentos para la diabetes orales , que requieren un páncreas endocrino funcional con células beta capaces de producir insulina, son ineficaces. Los perros diabéticos requieren terapia con insulina , que debe continuarse de por vida.
El objetivo del tratamiento es regular la glucosa en sangre utilizando insulina y algunos cambios probables en la dieta y la rutina diaria. El proceso puede tardar algunas semanas o muchos meses y es similar al de los seres humanos con diabetes tipo 1. El objetivo es mantener los valores de glucosa en sangre en un rango aceptable. El método de dosificación comúnmente recomendado es "comenzar con dosis bajas e ir despacio", como se indica para las personas con diabetes.
Durante el proceso inicial de regulación y periódicamente a partir de entonces, se evalúa la eficacia de la dosis de insulina para controlar la glucosa en sangre. Esto se realiza mediante una serie de pruebas de glucosa en sangre denominadas curva. Se toman y analizan muestras de sangre a intervalos de una a dos horas durante un período de 12 o 24 horas. Los resultados generalmente se transfieren a forma de gráfico para facilitar la interpretación. Se comparan con los tiempos de alimentación e inyección de insulina para evaluarlos. La curva proporciona información sobre la acción de la insulina en el animal. Se utiliza para determinar los ajustes de la dosis de insulina, determinar los niveles de glucosa en sangre más bajos y más altos, descubrir la duración de la insulina y, en el caso de hiperglucemia continua, si la causa es una dosis insuficiente de insulina o un rebote de Somogyi , donde los niveles de glucosa en sangre inicialmente alcanzan niveles hipoglucémicos y son llevado a los hiperglucémicos por las hormonas contrarreguladoras del cuerpo . Las curvas también proporcionan evidencia de resistencia a la insulina que puede ser causada por medicamentos distintos a la insulina o por trastornos distintos a la diabetes que más pruebas pueden ayudar a identificar.
Otras pruebas de diagnóstico para determinar el nivel de control diabético son los análisis de sangre de fructosamina y hemoglobina glucosilada (GHb) que pueden ser útiles especialmente si el estrés puede ser un factor. Si bien la ansiedad o el estrés pueden influir en los resultados de las pruebas de glucosa en sangre u orina, ambas pruebas miden las proteínas glucosiladas, que no se ven afectadas por ellas. La prueba de fructosamina proporciona información sobre el control de la glucosa en sangre durante un período aproximado de 2 a 4 semanas, mientras que las pruebas de GHb miden un período de 2 a 4 meses. Cada una de estas pruebas tiene sus propias limitaciones e inconvenientes y ninguna de las dos está pensada para reemplazar las pruebas y las curvas de glucosa en sangre, sino que se utilizará para complementar la información obtenida a partir de ellas. Si bien las pruebas de HbA1c son un diagnóstico común de diabetes en humanos, solo recientemente se ha puesto a disposición una prueba de A1C para perros y gatos. El producto se llama A1CARE y está disponible en Baycom Diagnostics.
La mascota diabética se considera regulada cuando sus niveles de glucosa en sangre se mantienen dentro de un rango aceptable de forma regular. Los niveles aceptables para perros se encuentran entre 5 y 10 mmol / L o 90 a 180 mg / dL. El rango es más amplio para los animales diabéticos que para los no diabéticos, porque las inyecciones de insulina no pueden replicar la precisión de un páncreas en funcionamiento.
Terapia con insulina
La forma general de este tratamiento es una insulina basal de acción intermedia con un régimen de alimentación e insulina cada 12 horas, con la inyección de insulina después de la comida. Las insulinas de acción intermedia más utilizadas son la NPH , también conocida como isófana, o Caninsulina, también conocida como Vetsulin, una insulina Lente porcina. Si bien la rutina normal de la diabetes consiste en alimentaciones cronometradas con inyecciones de insulina después de las comidas, los perros que no estén dispuestos a seguir este patrón aún pueden lograr una regulación satisfactoria. La mayoría de los perros no requieren inyecciones de insulina basal / en bolo ; El protocolo de tratamiento con respecto a la consistencia en las calorías y la composición de la dieta junto con los tiempos de alimentación e inyección establecidos es generalmente una combinación adecuada para la insulina de acción intermedia elegida.
Dado que Lantus y la insulina de zinc protamina (PZI) no son confiables en los perros, rara vez se usan para tratar la diabetes canina. La insulina bovina se ha utilizado como tratamiento para algunos perros, especialmente en el Reino Unido. Pfizer Animal Health descontinuó los tres tipos de insulinas bovinas Insuvet veterinarias a fines de 2010 y sugirió que los pacientes pasaran a Caninsulin. El propietario original de la marca de insulina, Schering-Plough Animal Health, contrató a Wockhardt UK para producirlos. Wockhardt UK produce desde hace algún tiempo insulinas bovinas y porcinas para el mercado farmacéutico humano.
Dieta
La mayoría de los alimentos para la diabetes recetados disponibles comercialmente son ricos en fibra, carbohidratos complejos y han demostrado resultados terapéuticos. La principal preocupación es hacer que el animal coma o mantenerlo, ya que el uso de la cantidad prescrita de insulina depende de las comidas completas. Cuando no se ingiere ninguna comida, todavía existe la necesidad de una dosis basal de insulina, que suple las necesidades del cuerpo sin tener en cuenta los alimentos. Comer una comida parcial significa una reducción de la dosis de insulina. La información sobre la dosis de insulina basal y reducida debe ser parte de las discusiones iniciales sobre diabetes entre el médico y el cliente en caso de que sea necesario.
Es posible regular la diabetes sin ningún cambio en la dieta. Si el animal no come una dieta prescrita, no es lo mejor para el perro insistir en ella; la cantidad de insulina adicional necesaria debido a que se está administrando una dieta sin receta es generalmente entre el 2% y el 4%. Deben evitarse los alimentos semihúmedos, ya que tienden a contener muchos azúcares. Dado que los perros con diabetes son propensos a la pancreatitis y la hiperlipidemia , la alimentación con alimentos bajos en grasas puede ayudar a limitar o evitar estas complicaciones. Un alimento de venta libre con una "fórmula fija" sería adecuado debido a la consistencia de su preparación. Los alimentos de fórmula fija contienen cantidades precisas de sus ingredientes, por lo que los lotes o lotes no varían mucho, si es que lo hacen. Los alimentos de "fórmula abierta" contienen los ingredientes que se muestran en la etiqueta, pero la cantidad de ellos puede variar, sin embargo, deben cumplir con el análisis garantizado en el paquete. Estos cambios pueden tener un efecto sobre el control de la diabetes. Los alimentos recetados son fórmulas fijas, mientras que la mayoría de los de venta libre son fórmulas abiertas, a menos que el fabricante indique lo contrario.
Glucómetros y tiras reactivas de orina
El uso de un glucómetro económico y una prueba de glucosa en sangre en el hogar puede ayudar a evitar sobredosis de insulina peligrosas y puede brindar una mejor idea de qué tan bien se maneja la afección.
Un estudio de 2003 de cuidadores de diabetes canina que eran nuevos en la prueba de glucosa en sangre en el hogar encontró que el 85% de ellos pudieron tener éxito en la prueba y continuarla a largo plazo. Debe evitarse el uso de una sola lectura de glucosa en sangre como motivo del aumento de la dosis de insulina; si bien los resultados pueden ser más altos de lo deseado, se debe disponer de más información, como la lectura más baja de glucosa en sangre o el nadir, para prevenir una posible hipoglucemia.
No se recomienda el uso de tiras de orina como único factor para los ajustes de insulina, ya que no son lo suficientemente precisas. Las tiras de prueba de glucosa en orina tienen un resultado negativo hasta que se alcanza o supera el umbral renal de 10 mmol / L o 180 mg / dL durante un período de tiempo. El rango de valores de lectura negativos es bastante amplio y cubre valores normales o cercanos a los normales de glucosa en sangre sin peligro de hipoglucemia ( euglucemia ) a valores bajos de glucosa en sangre ( hipoglucemia ) donde sería necesario el tratamiento. Debido a que la orina normalmente se retiene en la vejiga durante varias horas, los resultados de las pruebas de orina no son una medida precisa de los niveles de glucosa en el torrente sanguíneo en el momento de la prueba.
Los glucómetros hechos para humanos son generalmente precisos al usar sangre canina y felina, excepto cuando se leen rangos más bajos de glucosa en sangre (<80 mg / dL), (<4.44 mmol / L). Es en este punto donde la diferencia de tamaño entre los glóbulos rojos humanos y animales puede generar lecturas inexactas. Los glucómetros para humanos se usaron con éxito con mascotas mucho antes de que se produjeran medidores orientados a animales. Un estudio de 2009 comparó directamente las lecturas de ambos tipos de glucómetros con las de un analizador químico. Las lecturas de ninguno de los glucómetros coincidieron exactamente con las del analizador, pero las diferencias de ambos no fueron clínicamente significativas en comparación con los resultados del analizador. Todas las lecturas del glucómetro deben compararse con los mismos valores de laboratorio de muestra para determinar la precisión.
Monitoreo continuo de glucosa
Algunos veterinarios utilizan un seguimiento continuo como parte del plan de tratamiento del perro (2019). Los sensores diseñados para humanos, por ejemplo, Abbot labs Freestyle Libre, se pueden aplicar y proporcionan una medición directa de los niveles de glucosa, eliminando la necesidad de análisis diarios de orina o sangre.
Complicaciones de la enfermedad
Cetonas - cetoacidosis
| Se necesita monitorización de cetonas: | |
|---|---|
| Nivel alto de azúcar en sangre | |
| más de 14 mmol / L o 250 mg / dL | |
| Deshidración | |
| la piel no vuelve a colocarse en su lugar rápidamente después de haber sido pellizcada suavemente; las encías están pegajosas o secas |
|
| No comer durante más de 12 horas. | |
| Vómitos | Letargo |
| Infección o enfermedad | Altos niveles de estrés |
| El aliento huele a acetona (quitaesmalte) o fruta. | |
Las cetonas en la orina o la sangre, detectadas por tiras de orina o un medidor de prueba de cetonas en sangre, pueden indicar el comienzo de la cetoacidosis diabética (CAD), una afección peligrosa y, a menudo, rápidamente fatal causada por niveles altos de glucosa ( hiperglucemia ) y niveles bajos de insulina combinados. con ciertas otras tensiones sistémicas. La CAD puede ser detenida si se detecta rápidamente.
Las cetonas son producidas por el hígado como parte del metabolismo de las grasas y normalmente no se encuentran en cantidad suficiente para medirlas en la orina o la sangre de los no diabéticos o diabéticos bien controlados. El cuerpo normalmente usa glucosa como combustible y puede hacerlo con niveles suficientes de insulina. Cuando la glucosa no está disponible como fuente de energía debido a una diabetes no tratada o mal tratada y algunas otras afecciones médicas no relacionadas, en su lugar comienza a usar grasa para obtener energía. El resultado de que el cuerpo recurra a la grasa en lugar de la glucosa para obtener energía significa una producción de cetonas que se puede medir cuando se analizan en orina o sangre.
Los problemas de cetonas que son más graves que el rango "rastro o leve" necesitan atención médica inmediata; no se pueden tratar en casa. La atención veterinaria para la cetosis / cetoacidosis puede incluir líquidos intravenosos (IV) para contrarrestar la deshidratación , cuando sea necesario, para reemplazar los electrolitos agotados , insulina de acción corta intravenosa o intramuscular para reducir los niveles de glucosa en sangre y cantidades medidas de glucosa o alimentación forzada, para llevar el el metabolismo vuelve a utilizar glucosa en lugar de grasa como fuente de energía.
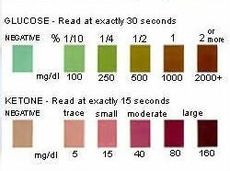
Al analizar la orina en busca de cetonas, la muestra debe estar lo más fresca posible. Las cetonas se evaporan rápidamente, por lo que existe la posibilidad de obtener un resultado falso negativo si se analiza orina más vieja. El frasco de tiras reactivas de orina tiene instrucciones y tablas de colores para ilustrar cómo cambiará el color de la tira dado el nivel de cetonas o glucosa en la orina durante 15 (cetonas-Ketostix) o 30 (glucosa-Ketodiastix) segundos. Leer los colores en esos intervalos de tiempo es importante porque los colores continuarán oscureciéndose y una lectura posterior será un resultado incorrecto. El cronometraje con un reloj o con la manecilla de los segundos del reloj en lugar de contar es más preciso.
En la actualidad, solo hay un glucómetro disponible para uso doméstico que analiza la sangre en busca de cetonas utilizando tiras especiales para ese propósito: el Precision Xtra de Abbott. Este medidor se conoce como Precision, Optium o Xceed fuera de EE. UU. Las tiras reactivas de cetonas en sangre son muy caras; los precios comienzan en alrededor de US $ 50 por diez tiras. Lo más probable es que se utilicen tiras reactivas para la orina, ya sea que solo prueben cetonas o que prueben tanto glucosa como cetonas en la orina. La tabla anterior es una guía sobre cuándo pueden estar presentes las cetonas.
Síndrome hiperosmolar no cetósico
El síndrome hiperosmolar no cetósico (también conocido como síndrome hiperosmolar hiperglucémico) es una complicación rara pero extremadamente grave de la diabetes canina no tratada, que es una emergencia médica. Comparte los síntomas de hiperglucemia extrema, deshidratación y letargo con la cetoacidosis; debido a que hay algo de insulina en el sistema, el cuerpo no comienza a utilizar la grasa como fuente de energía y no hay producción de cetonas. No hay suficiente insulina disponible para el cuerpo para la absorción adecuada de glucosa, pero hay suficiente para prevenir la formación de cetonas. El problema de la deshidratación en el NHS es más profundo que en la cetoacidosis diabética. Es posible que se presenten convulsiones y coma. El tratamiento es similar al de la cetoacidosis, con la excepción de que el NHS requiere que los niveles de glucosa en sangre y la rehidratación se normalicen a un ritmo más lento que para la CAD; El edema cerebral es posible si el tratamiento avanza demasiado rápido.
Deshidración
| Signos clínicos de deshidratación | |
|---|---|
| Basado en el porcentaje de peso corporal, no en el porcentaje de pérdida de líquidos | |
| <5% (leve) | indetectable |
| 5-6% (moderado) | ligera pérdida de elasticidad de la piel |
| 6-8% (moderado) | |
| pérdida definitiva de elasticidad de la piel | ligera prolongación del llenado capilar |
| leve hundimiento de los ojos en órbita | leve sequedad de las membranas mucosas orales |
| 10-12% (marcado) - emergencia | |
| la piel de la tienda se mantiene en su lugar | |
| llenado capilar prolongado | ojos hundidos en órbitas |
| membranas mucosas secas | posibles signos de shock |
| 12-15% de signos de shock hipovolémico, muerte-emergencia | |
La pérdida de líquidos corporales se mide de dos formas principales: sensible e insensible. Sensible se define como poder ser medido de alguna manera; el vómito, la micción y la defecación se consideran pérdidas sensibles, ya que pueden medirse. Un ejemplo de pérdida insensible es respirar porque si bien hay algunas pérdidas de líquidos, no es posible medir la cantidad de ellas. Con una afección como la fiebre, es posible medir la cantidad de líquido que se pierde con una fórmula que aumenta en un 7% por cada grado de temperatura corporal por encima de lo normal, por lo que se clasificaría como una pérdida sensible.
Una revisión de las encías y la piel de la mascota puede indicar deshidratación; las encías se vuelven pegajosas y secas y la piel no retrocede rápidamente cuando se pellizca si hay deshidratación. Cuando se levanta la piel de la espalda, la de un animal deshidratado no vuelve a colocarse en su lugar rápidamente. La deshidratación grave (pérdida del 10 al 12% de los líquidos corporales) significa que la piel levantada permanece allí y no vuelve a su lugar. En este punto, el animal puede entrar en estado de shock; la deshidratación del 12% o más es una emergencia médica inmediata. El choque hipovolémico es una afección médica potencialmente mortal en la que el corazón no puede bombear suficiente sangre al cuerpo debido a la pérdida de líquidos.
La deshidratación puede cambiar la forma en que se absorbe la insulina subcutánea , por lo que es posible que haya hiperglucemia o hipoglucemia; La deshidratación también puede causar resultados falsos negativos o positivos en las pruebas de cetonas en orina. La hiperglucemia significa un mayor riesgo de deshidratación.
Complicaciones del tratamiento
Hipoglucemia
La hipoglucemia, o niveles bajos de glucosa en sangre, puede ocurrir incluso con cuidado, ya que los requerimientos de insulina pueden cambiar sin previo aviso. Algunas razones comunes para la hipoglucemia incluyen el aumento o no planificado de ejercicio, enfermedad o interacciones medicamentosas, donde otro medicamento potencia los efectos de la insulina. Los episodios de vómitos y diarrea pueden provocar una reacción de hipoglucemia, debido a la deshidratación o simplemente a un caso de demasiada insulina y no suficientes alimentos digeridos adecuadamente. Los síntomas de la hipoglucemia deben tomarse en serio y tratarse de inmediato. Dado que la hipoglucemia grave puede ser mortal, es mejor tratar un incidente sospechoso que no responder rápidamente a los signos de una hipoglucemia real. La Dra. Audrey Cook abordó el tema en su artículo de 2007 sobre la diabetes mellitus: "La hipoglucemia es mortal; la hiperglucemia no lo es. Los propietarios deben comprender claramente que demasiada insulina puede matar, y que deben llamar a un veterinario o reducir a la mitad la dosis si tienen alguna preocupaciones sobre el bienestar o el apetito de una mascota. Dígale a los dueños que le ofrezcan comida de inmediato si la mascota está débil o se comporta de manera extraña ".
Signos clínicos
Algunos síntomas comunes son:
- depresión o letargo
- confusión o mareos
- temblor
- debilidad
- ataxia (pérdida de coordinación o equilibrio)
- pérdida del control de la vejiga o la excreción (accidente repentino en la casa)
- vómitos y luego pérdida del conocimiento y posibles convulsiones
El tratamiento en el hogar exitoso de un evento de hipoglucemia depende de poder reconocer los síntomas temprano y responder rápidamente con el tratamiento. Tratar de hacer que un animal incautado o inconsciente trague puede causar asfixia con la comida o el líquido. También existe la posibilidad de que los materiales puedan ser aspirados (ingresen a los pulmones en lugar de tragarse). Las convulsiones o la pérdida del conocimiento debido a niveles bajos de glucosa en sangre son emergencias médicas.
Tratamiento
Se debe ofrecer comida a los primeros signos de posible hipoglucemia. Si el animal lo rechaza, se debe verter una solución de azúcar ( jarabe de maíz , miel , jarabe para panqueques , etc.) en el dedo y frotar sobre sus encías o debajo de la lengua ( sublingualmente ). La solución debe aplicarse de esta forma para evitar una posible aspiración de la misma. Intervet sugiere frotar una cucharada de una solución de azúcar sobre las encías, independientemente del tamaño del perro. Otra fórmula de hipoglucemia es 1 gramo de glucosa por cada kilogramo (2,2 lb) de peso corporal del animal. Dado que el azúcar actúa rápidamente, debería verse una respuesta en uno o dos minutos.
La miel, el jarabe o el azúcar, como carbohidratos simples , actúan rápidamente y harán que la glucosa en sangre aumente, pero el aumento no durará mucho, ya que el cuerpo los descompone rápidamente. Alimentar con algo que contenga carbohidratos complejos cuando la mascota puede comer asegurará que otro evento de hipoglucemia no supere el rápido aumento de los niveles de glucosa en sangre de la solución de azúcar. Los carbohidratos complejos tardan más en ser degradados por el cuerpo, por lo que no elevan los niveles de glucosa en sangre hasta algún tiempo después de ingeridos. Se debe dar una comida pequeña y llevar al animal para una evaluación médica para determinar si es necesario un tratamiento adicional. El tratamiento de un episodio de hipoglucemia grave es similar al de los humanos diabéticos: mediante infusiones de glucosa o glucagón , según la gravedad. Además de la forma medicinal, el manejo del estilo de vida del perro también se puede considerar al prevenir un ataque de diabetes en el perro. Las actividades de ejercicio físico como la homeopatía 2 , caminar y nadar del perro se sugieren bajo el control del comportamiento en el tratamiento de la diabetes porque resulta en la preservación de los tejidos. El manejo dietético en el servicio de alimentos también es esencial para prevenir el ataque de diabetes. Un manejo dietético puede incluir alimentos con bajo contenido de grasa, carbohidratos complejos que ayudan a ralentizar la absorción de glucosa, proteínas y fibra.